Paludisme
Paludisme : origine et transmission
Le paludisme est provoqué par différents types de parasites nommés Plasmodium : ce sont des parasites unicellulaires, transmis à l'homme par les moustiques. En 2019, on estimait à 229 millions le nombre de cas de paludisme et à 409 000 le nombre de décès dus au paludisme dans le monde.1 L’Afrique comptabilise à elle seule plus de 80 % des cas et plus de 90 % des décès, et la maladie continue de frapper majoritairement les enfants et les femmes enceintes et les enfants de moins de 5 ans.2
Au début des années 2000, des progrès ont été réalisés grâce à l’utilisation à grande échelle de moustiquaires imprégnées d'insecticide et à l'introduction de médicaments combinant plusieurs molécules actives dont un dérivé de l’artémisinine. Ces interventions ont considérablement fait chuter le nombre de décès et le taux d’incidence (cas pour 1 000 habitants exposés au risque de paludisme) est passé de 80 en 2000 à 57 en 2019.2 Mais aujourd'hui, ces évolutions semblent se stabiliser. Le paludisme est la maladie au cœur des préoccupations de Médecins Sans Frontières (MSF) depuis de nombreuses années : l’organisation a effectué 2 730 600 traitements de paludisme en 2020, ce qui représente un quart des interventions de MSF dans l’ensemble du monde, et justifie pleinement l'engagement d'Epicentre dans ce domaine.
Les contributions d'Epicentre se sont concentrées sur le diagnostic, le traitement et la prévention du paludisme dans les programmes de MSF dont les interventions se situent dans de nombreux et différents contextes, tous différents.
Chimioprévention du paludisme saisonnier (CPS) et autres distributions de masse de médicaments

Epicentre a accompagné MSF lors du déploiement de la chimioprévention du paludisme saisonnier (CPS) dans le Sahel, une nouvelle stratégie destinée aux enfants de moins de 5 ans. Un traitement prophylactique leur est dispensé une fois par mois pendant la saison des pluies, lorsque le risque de paludisme est élevé3. Epicentre a réalisé des études sur la couverture des programmes de CPS mis en œuvre par MSF en Guinée-Bissau, au Mali, au Niger et au Tchad, et a apporté ses conseils pour la poursuite du déploiement de la CPS.
Après le déploiement de la stratégie CPS à Magaria au Niger, des doutes sont apparus sur l’efficacité de ce programme car les hôpitaux restaient encore surchargés par des enfants atteints par le paludisme. En 2016, Epicentre a entrepris une étude cas-témoins prospective pour évaluer l'efficacité protectrice de la CPS contre une épidémie de paludisme. Les doutes portaient sur la mauvaise observance du traitement de trois jours à domicile. C’est pour cette raison que les concentrations sanguines des médicaments utilisés dans la CPS ont été vérifiées. Les principaux résultats ont montré que la CPS fonctionne généralement bien, malgré les preuves révélant que le traitement était très peu respecté.
Pour protéger les populations vulnérables, MSF a mis sur pied un programme de traitement préventif pour les enfants de moins de 15 ans dans un camp de réfugiés du nord de l'Ouganda. En 2015, le traitement préventif intermittent du paludisme (TPIc) a été mis en œuvre dans deux camps de réfugiés chez les enfants âgés de 6 mois à 14 ans. Trois distributions de dihydroartémisinine-pipéraquine (DP) ont été réalisées à 8 semaines d'intervalle. Epicentre a réalisé une série d'études pour décrire cette intervention. Les connaissances ainsi acquises doivent servir à proposer une réponse mieux adaptée pour les personnes déplacées, tant en Ouganda que dans d'autres contextes, et exposées à une transmission élevée du paludisme.
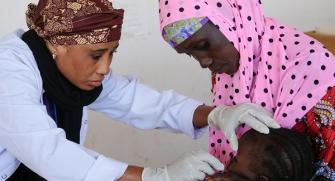
Surveillance de la résistance au paludisme

Avec la CPS (décrite ci-dessus), l’un des risques est que les parasites du paludisme deviennent résistants aux médicaments utilisés dans la stratégie de chimioprévention. L'Organisation mondial de la Santé (OMS) recommande une surveillance de routine dans les zones où la CPS est mise en œuvre. Pour ce faire, les gènes des parasites du paludisme sont soumis à des tests en laboratoire afin d’identifier ceux qui pourraient être résistants aux médicaments. Epicentre a effectué à cet effet des études au Tchad et au Niger.
Au Niger l’étude avait mis en évidence que les parasites dont les génotypes sont associés aux plus hauts niveaux de résistance à l’amodiaquine et à la sulfadoxine-pyrimethamine ne sont pas encore fréquents. Toutefois il semble important de poursuivre la surveillance de ces marqueurs de résistance. Cette étude montrait également l'hétérogénéité des parasites dans une zone assez réduite et la nécessité d'être prudent lors de l'extrapolation des résultats des enquêtes sur les marqueurs moléculaires de résistance dans un seul site pour en déduire des actions.
Par ailleurs une étude est en cours au Tchad dans le district de Moïssala afin d’évaluer les marqueurs génétiques de la résistance à la sulfadoxine-pyrimethamine et à l’amodiaquine et suivre leur évolution depuis le début de la mise en place de la CPS en 2012. La 1ère analyse a été effectuée en amont de la 1ère distribution puis en 2014 et en 2021. Des premiers signes de résistance avaient pu être mis en évidence à l’issue de l’étude en 2014, il convient donc de vérifier s'ils se confirment afin d’identifier rapidement l’émergence de résistance aux traitements actuellement utilisés et proposer des réponses thérapeutiques adaptées rapidement.
Améliorer le diagnostic
Les tests de diagnostic rapide (TDR) du paludisme ne nécessitent pas de laboratoire spécialisé et sont largement disponibles sur le terrain. Nous avons évalué plusieurs types de tests de diagnostic rapide (notamment HRP2 et pLDH) pour voir lesquels sont les mieux adaptés aux différents contextes. Une étude réalisée en Ouganda a montré que les tests HRP2 continuaient à donner un résultat positif jusqu'à 6 semaines après un traitement, ce qui laisse entendre qu'on devrait éviter de les utiliser dans les zones à forte transmission où une réinfection précoce serait fréquente.
Amélioration des stratégies thérapeutiques contre le paludisme
Essais sur le terrain et essais cliniques
Epicentre a récemment réalisé et participé à plusieurs essais cliniques concernant le traitement du paludisme.
- Au Niger, une étude a évalué trois ACT - combinaisons à base d'artémisinine (Artemisinin-based combination therapy) - couramment utilisés pour le traitement du paludisme non compliqué a constaté que tous trois présentaient une bonne efficacité.
- Le traitement du paludisme chez les enfants malnutris peut s’avérer difficile. Lors d'un essai clinique réalisé au Mali et au Niger, l'association artéméther-lumefantrine s'est révélée aussi efficace chez les enfants malnutris que chez les autres, mais les dosages sériques des médicaments étaient significativement inférieurs chez les enfants malnutris, ce qui peut les rendre plus susceptibles à une ré-infection.
- Epicentre était l'un des 11 sites de l'étude AQUAMAT qui a démontré que, comparé à la quinine, le traitement à l’artésunate par voie intraveineuse réduisait de 22 % la mortalité due au paludisme grave chez les enfants. Cet essai a entraîné une modification des recommandations de l'OMS sur le traitement des enfants atteints de cette forme extrêmement léthale de paludisme.
DeTACT pour mettre au jour de nouvelles approches thérapeutiques
Le Centre du Niger d’Epicentre est l’un des 14 sites - 8 pays dans des pays d'Afrique et 5 d'Asie – du projet DeTACT coordonné par MORU et financé par UKaid et le Foreign and Commonwealth Development Office (FCDO) du Royaume-Uni. Il vise à découvrir de nouvelles approches thérapeutiques contre le paludisme. En effet des résistances aux nouveaux médicaments combinant un dérivé de l'artémisinine avec une des nombreuses molécules antipaludiques ont commencé à apparaître en Asie et se répandent désormais dans certaines régions d'Asie du Sud-Est. Le projet DeTACT étudie l'efficacité, la sécurité et la tolérance de deux trithérapies combinées à base d’artémisinine (TACT) utilisant des médicaments antipaludiques existants (artéméther-luméfantrine + amodiaquine et artésunate-méfloquine + pipéraquine).
En savoir plus
Efficacité et innocuité des trithérapies à base d’artémisinine comparées aux CTA standards pour le traitement du paludisme simple : résultats préliminaires de l’essai DeTACT au Niger
Distribution de masse de médicament : un outil pour la réduction rapide de la morbidité et la mortalité liées au paludisme dans les contextes d’urgence
Incidence du paludisme, avec ou sans Chimioprévention du Paludisme Saisonnier (CPS) à Moïssala, Tchad 2014-2021
Des évidences et des nouvelles recommandations pour les outils de prévention du paludisme
Publications sélectionnées
Evaluation of HRP2 and pLDH-based rapid diagnostic tests for malaria and prevalence of pfhrp2/3 deletions in Aweil, South Sudan.
Seasonal malaria chemoprevention: successes and missed opportunities.
Intermittent preventive treatment for malaria among children in a refugee camp in Northern Uganda: lessons learned.
Molecular markers of resistance to amodiaquine plus sulfadoxine-pyrimethamine in an area with seasonal malaria chemoprevention in south central Niger.
Performance and time to become negative after treatment of three malaria rapid diagnostic tests in low and high malaria transmission settings.
Efficacy of artesunate-amodiaquine, dihydroartemisinin-piperaquine and artemether-lumefantrine for the treatment of uncomplicated Plasmodium falciparum malaria in Maradi, Niger.
Artesunate versus quinine in the treatment of severe falciparum malaria in African children (AQUAMAT): an open-label, randomised trial.
Inhaled Nitric Oxide as an Adjunctive Treatment for Cerebral Malaria in Children: A Phase II Randomized Open-Label Clinical Trial.
Efficacy of artemether-lumefantrine in relation to drug exposure in children with and without severe acute malnutrition: an open comparative intervention study in Mali and Niger.
Références
1 WHO. https://www.who.int/fr/news-room/fact-sheets/detail/malaria
2 WHO https://cdn.who.int/media/docs/default-source/malaria/world-malaria-reports/world-malaria-report-2020-briefing-kit-fre.pdf?sfvrsn=69c55393_9
3 WHO Global Malaria Programme. WHO policy recommendation: Seasonal Malaria Chemoprevention for Plasmodium falciparum control in highly seasonal transmission areas of the Sahel sub-region in Africa. Geneva; 2012.