Paludisme
Paludisme : origine et transmission
Le paludisme est provoqué par différents types de parasites nommés Plasmodium : ce sont des parasites unicellulaires, transmis à l'homme par les moustiques. En 2022, on estimait à 249 millions le nombre de cas de paludisme et à 608 000 le nombre de décès dus au paludisme dans le monde. L’Afrique comptabilise à elle seule près de 94% des cas et plus de 95% des décès, et la maladie continue de frapper majoritairement les enfants et les femmes enceintes et les enfants de moins de 5 ans.
Au début des années 2000, des progrès ont été réalisés grâce à l’utilisation à grande échelle de moustiquaires imprégnées d'insecticide et à l'introduction de médicaments combinant plusieurs molécules actives dont un dérivé de l’artémisinine. Ces interventions ont considérablement fait chuter le nombre de décès et le taux d’incidence (cas pour 1 000 habitants exposés au risque de paludisme) est passé de 80 en 2000 à 57 en 2019. Mais aujourd'hui, ces évolutions semblent se stabiliser.
En 2021, une étape majeure a été franchie avec la préqualification du 1er vaccin contre le paludisme, RTS, S. l’OMS recommande une large utilisation du vaccin antipaludique RTS,S/AS01 chez l’enfant dans les zones où la transmission du paludisme à P. falciparum est modérée à forte. Il est démontré que le vaccin réduit considérablement la morbidité et la mortalité palustres chez le jeune enfant. 18 millions de doses ont été allouées pour être distribuées entre 2023 et 2025 à 12 pays hautement prioritaires, la première livraison de RSV,S arrivant au Cameroun en novembre 2023. En octobre 2023, L’OMS a préqualifié un deuxième vaccin antipaludique, sûr et efficace, le R21/Matrix-M. Le paludisme est la maladie au cœur des préoccupations de Médecins Sans Frontières (MSF) depuis de nombreuses années.
Le paludisme est la maladie au cœur des préoccupations de Médecins Sans Frontières (MSF) depuis de nombreuses années : l’organisation a effectué 3 700 000 traitements de paludisme en 2023.
Les contributions d'Epicentre se sont concentrées sur le diagnostic, le traitement et la prévention du paludisme dans les programmes de MSF dont les interventions se situent dans de nombreux et différents contextes, tous différents. Fin 2024, Epicentre va démarrer un essai clinique visant à comparer deux stratégies de mise en œuvre de la vaccination avec R21/MM.
Chimioprévention du paludisme saisonnier (CPS) et autres distributions de masse de médicaments

Epicentre a accompagné MSF lors du déploiement de la chimioprévention du paludisme saisonnier (CPS) dans le Sahel, une nouvelle stratégie destinée aux enfants de moins de 5 ans. Un traitement prophylactique à base de sulfadoxine-pyriméthamine (SP) et d’amodiaquine (AQ) leur est dispensé une fois par mois pendant la saison des pluies, lorsque le risque de paludisme est élevé. Epicentre a réalisé des études sur la couverture des programmes de CPS mis en œuvre par MSF en Guinée-Bissau, au Mali, au Niger et au Tchad, et a apporté ses conseils pour la poursuite du déploiement de la CPS.
Après le déploiement de la stratégie CPS à Magaria au Niger, des doutes sont apparus sur l’efficacité de ce programme car les hôpitaux restaient encore surchargés par des enfants atteints par le paludisme. En 2016, Epicentre a entrepris une étude cas-témoins prospective pour évaluer l'efficacité protectrice de la CPS contre une épidémie de paludisme. Les doutes portaient sur la mauvaise observance du traitement de trois jours à domicile. C’est pour cette raison que les concentrations sanguines des médicaments utilisés dans la CPS ont été vérifiées. Les principaux résultats ont montré que la CPS fonctionne généralement bien, malgré les preuves révélant que le traitement était très peu respecté.
Dans le district de Moïssala au sud du Tchad, la CPS est mise en œuvre depuis 2013 par MSF en collaboration avec les autorités sanitaires nationales et locales. L’évaluation de la dynamique des cas et hospitalisations liées au paludisme dans le temps et l'impact attendu de la stratégie en fonction du modèle de mise en œuvre adopté a conduit à étendre à 5 cycles de distribution la CPS en 2021, le 1er cycle débutant plus tôt au cours de la saison de transmission. D'autres travaux de modélisation sont en cours afin d'identifier le modèle de mise en œuvre de la CPS le plus efficace et d'évaluer l'impact d'autres stratégies de prévention (comme le vaccin) combinées ou intégrées à la CPS.
Pour protéger les populations vulnérables, MSF a mis sur pied un programme de traitement préventif pour les enfants de moins de 15 ans dans un camp de réfugiés du nord de l'Ouganda. En 2015, le traitement préventif intermittent du paludisme (TPIc) a été mis en œuvre dans deux camps de réfugiés chez les enfants âgés de 6 mois à 14 ans. Trois distributions de dihydroartémisinine-pipéraquine (DP) ont été réalisées à 8 semaines d'intervalle. Epicentre a réalisé une série d'études pour décrire cette intervention. Les connaissances ainsi acquises doivent servir à proposer une réponse mieux adaptée pour les personnes déplacées, tant en Ouganda que dans d'autres contextes, et exposées à une transmission élevée du paludisme.
Stratégie MDA en Ituri, RDC : couverture et impact sur la prévalence, la morbi-mortalité
Depuis plusieurs années, MSF mène des distributions massives d'antipaludéens (MDA) dans une partie de la zone de santé d’Angumu, Ituri, en réponse à une mortalité élevée due au paludisme. Depuis 2021, Epicentre évalue leur impact. Premier constat : la couverture MDA est élevée, avec près de 85%. La prévalence du paludisme varie significativement selon les zones d’intervention : 62,4% dans la zone de routine (sans MDA, ni pulvérisation intra-domiciliaire d'insecticide-PID), 58,4% dans les zones avec PID et 30,3% dans la zone avec MDA. De plus, le taux de mortalité brut et de mortalité infantile sont plus élevés dans les zones de routine que dans celles pratiquant la MDA.
Surveillance de la résistance au paludisme

Avec la CPS (décrite ci-dessus), l’un des risques est que les parasites du paludisme deviennent résistants aux médicaments utilisés dans la stratégie de chimioprévention. L'Organisation mondial de la Santé (OMS) recommande une surveillance de routine dans les zones où la CPS est mise en œuvre. Pour ce faire, les gènes des parasites du paludisme sont soumis à des tests en laboratoire afin d’identifier ceux qui pourraient être résistants aux médicaments. Epicentre a effectué à cet effet des études au Tchad et au Niger.
Au Niger l’étude avait mis en évidence que les parasites dont les génotypes sont associés aux plus hauts niveaux de résistance à l’amodiaquine et à la sulfadoxine-pyrimethamine ne sont pas encore fréquents. Toutefois il semble important de poursuivre la surveillance de ces marqueurs de résistance. Cette étude montrait également l'hétérogénéité des parasites dans une zone assez réduite et la nécessité d'être prudent lors de l'extrapolation des résultats des enquêtes sur les marqueurs moléculaires de résistance dans un seul site pour en déduire des actions.
Dès 2014, Epicentre a entrepris une étude sur les marqueurs génétiques de résistance à Moïssala, au Tchad suivi par d’autres en 2021 et 2023. En 2021, les résultats indiquaient la présence de la triple mutation dans dhfr dans la grande majorité des parasites (84% des cas), ce qui avait déjà été mis en évidence en 2014, et documentaient une nette augmentation de la quadruple mutation (triple dhfr + dhps437) passant de 28 à 41% des cas, laissant présager une détérioration de la situation. Les résultats de 2023 ont confirmé la tendance à l’augmentation observée préalablement. La quadruple mutation est présente dans 48 % des échantillons, et la quintuple dans 6%, contre un peu moins de 3% en 2021.
Bien que les estimations des marqueurs associés à la résistance ne puissent pas directement prédire les échecs thérapeutiques, leurs évaluations, surtout leurs tendances, fournissent des indications pour déterminer si la combinaison sulfadoxine-pyriméthamine et amodiaquine reste un traitement efficace pour la CPS. Afin d’évaluer avec plus de précision la résistance, des études in vivo sur l'efficacité thérapeutique sont en cours d’élaboration.
Améliorer le diagnostic
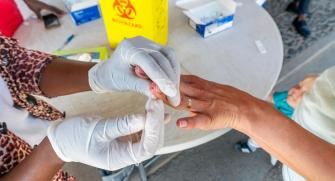
Les TDR recherchent la présence d’un antigène (un fragment de protéine) dans le sang prélevé : pour la plupart d’entre eux il s’agit de la protéine HRP2, qui est spécifique de Plasmodium falciparum, plus rarement il s’agit de la lactate déshydrogénase (pLDH), qui est présente chez toutes les espèces de Plasmodium. Les tests recherchant HRP2 ont été préférés dans les zones où Plasmodium falciparum est prédominant, en raison de leur sensibilité plus élevée. Toutefois, il existe plusieurs limites à ce test. D’une part, l’antigène qu’il détecte reste présent beaucoup plus longtemps que la pLDH : une évaluation faite par Epicentre en Ouganda a montré que le temps médian pour qu'un test HRP2 devienne négatif après un traitement efficace était de 35 à 42 jours, contre 2 jours pour les tests pLDH. Ainsi, dans une zone de forte transmission, si un enfant reçoit un traitement contre le paludisme efficace après un TDR positif, puis revient 28 jours plus tard avec de la fièvre et un TDR positif, on ne peut pas savoir s’il s’agit d’une nouvelle infection ou s’il y a une autre cause à sa maladie fébrile. Dans les zones à forte transmission, les tests HRP2 peuvent donc générer des excès de traitements.
D’autre part, la performance des tests HRP2 est actuellement compromise par l'émergence de Plasmodia présentant des mutations empêchant les parasites d’exprimer les gènes pfhrp2 et pfhrp3, ce qui les rend indétectables par les TDR classiques. Tout d’abord présents en Amérique du Sud, ces parasites n’exprimant pas les gènes pfhrp2 et pfhrp3 sont désormais observés - bien qu’avec des prévalences très différentes en fonction des pays - en Asie, au Moyen-Orient et en Afrique centrale, orientale, méridionale et occidentale.
Une étude Epicentre en collaboration avec MSF est en cours pour évaluer la prévalence de ces mutations au Soudan du Sud.
Amélioration des stratégies thérapeutiques contre le paludisme
Essais sur le terrain et essais cliniques
Epicentre a réalisé et participé à plusieurs essais cliniques concernant le traitement du paludisme.
- Au Niger, une étude a évalué trois ACT - combinaisons à base d'artémisinine (Artemisinin-based combination therapy) - couramment utilisés pour le traitement du paludisme non compliqué a constaté que tous trois présentaient une bonne efficacité.
- Le traitement du paludisme chez les enfants malnutris peut s’avérer difficile. Lors d'un essai clinique réalisé au Mali et au Niger, l'association artéméther-lumefantrine s'est révélée aussi efficace chez les enfants malnutris que chez les autres, mais les dosages sériques des médicaments étaient significativement inférieurs chez les enfants malnutris, ce qui peut les rendre plus susceptibles à une ré-infection.
- Epicentre était l'un des 11 sites de l'étude AQUAMAT qui a démontré que, comparé à la quinine, le traitement à l’artésunate par voie intraveineuse réduisait de 22 % la mortalité due au paludisme grave chez les enfants. Cet essai a entraîné une modification des recommandations de l'OMS sur le traitement des enfants atteints de cette forme extrêmement léthale de paludisme.
DeTACT pour mettre au jour de nouvelles approches thérapeutiques
Le Centre du Niger d’Epicentre étaut l’un des 14 sites - 8 pays dans des pays d'Afrique et 5 d'Asie – du projet DeTACT coordonné par MORU et financé par UKaid et le Foreign and Commonwealth Development Office (FCDO) du Royaume-Uni. Il visait à découvrir de nouvelles approches thérapeutiques contre le paludisme. En effet des résistances aux nouveaux médicaments combinant un dérivé de l'artémisinine avec une des nombreuses molécules antipaludiques ont commencé à apparaître en Asie et se répandent désormais dans certaines régions d'Asie du Sud-Est. Le projet DeTACT étudie l'efficacité, la sécurité et la tolérance de deux trithérapies combinées à base d’artémisinine (TACT) utilisant des médicaments antipaludiques existants (artéméther-luméfantrine + amodiaquine et artésunate-méfloquine + pipéraquine).
Au Niger, des résultats préliminaires sont en faveur d'un meilleur effet prophylactique post-traitement avec les TACT par rapport aux ACT; aucun signe de résistance à l'artémisinine n'a été constaté. D'autres résultats sont attendus sur l'efficacité corrigée par PCR, la pharmacocinétique, la pharmacodynamique et ceux des autres sites d'étude.